Zasigurno u svom okruženju poznajete djevojke i žene kojima „oni dani“ u mjesecu predstavljaju prepreku za normalan život i obavljanje svakodnevnih aktivnosti. Bolne menstruacije su poprilično česta pojava, kako kod tinejdžerki, tako i kod žena u odrasloj dobi. Šta je zapravo uzrok menstrualnim bolovima i nelagodnostima?
Šta su bolne menstruacije?
Bolna menstruacija se još označava i kao dismenoreja. U suštini, bol u donjem dijelu stomaka u toku menstrualnog ciklusa posve je normalna. Normalnima se smatraju čak i simptomi poput mučnine, bolova u krstima i nadutosti, ali bolna menstruacija postaje problem ukoliko su bolovi toliko jaki da svakodnevne obaveze postanu preteške za obavljati, a rutina postaje totalno poremećena.
Upravo je razina boli ono što razlikuje normalnu menstruaciju od medicinski označene dismenoreje. Ukoliko žena nije sposobna 3-5 dana, koliko obično traje menstrualno krvarenje, izdržati bez uzimanja lijekova, vjerovatno se radi o dismenoreji.
Simptomi bolne menstruacije
Neki od simptoma bolnih menstruacija su sljedeći:
- Sijevajuća bol u donjem dijelu stomaka – snažni grčevi, koji se uglavnom reflektuju i na krsta;
- Povraćanje, osjećaj konstantne mučnine;
- Znojenje, valovi toplote;
- Problemi sa gastrointestinalnim traktom (dijareja, konstipacija);
- Nadutost i, često, gasovi.
Što se tiče smetnji gastrointestinalnog trakta u toku menstruacije, naučnici i nemaju konkretan odgovor, ali smatra se da se isti krije u povećanju prostaglandina, koji se otpuštaju prije menstruacije.
Sta su prostaglandini?
Prostaglandini su hormoni koji uzrokuju kontrakcije i pomažu ljuštenju endometrija u toku menstruacije. Ponekad, oni djeluju i na gastrointestinalni trakt što rezultira dijarejom. Iako ne postoji način djelovanja na prostaglandine, postoje načini za olakšanje gastrointestinalnih smetnji u toku menstruacije a to su izbjegavanje:
- vještačkih zaslađivača,
- začinjene hrane,
- laktoze,
- kao i ugljikohidrata.
Koji su rizični faktori za bolne menstruacije?
Iako ne postoje specifični razlozi za nastajanje bolnih menstruacija, neki od rizičnih faktora za nastanak bolnih menstruacija su sljedeći:
- Dob žene ispod 20 godina – bolne menstruacije su češće kod tinejdžerki;
- Porodična anamneza koja uključuje bolne menstruacije;
- Uživanje alkoholnih pića, cigareta;
- Rana prva menstruacija.
Također, neki od uzroka mogu biti i zdjelične bolesti, određena medicinska stanja, ali i spolno prenosive infekcije.
Studija i istraživanje sprovedeni na području Tajvana kazuju da ugljik, ugljikovi oksidi i druge čestice mogu povećati rizik od dismenoreje više od trideset puta, što znači da zagađenje vazduha bitno utječe na bolove u toku menstruacije, pa je savjet da što više vremena provodite na planinama i u netaknutoj prirodi.
Podjela dismenoreje
Dismenoreja se, inače, dijeli na primarnu dismenoreju i sekundarnu dismenoreju.
Primarna dismenoreja
Primarna dismenoreja je većinom fiziološki i anatomski uvjetovana, što znači da će ovu vrstu dismenoreje iskusiti žene sa retroverzijom maternice, naprimjer, ili sa nedovoljno razvijenom maternicom.
Inače, tek 20% žena ima retroverziju maternice, što znači da je ista okrenuta prema rektumu, umjesto prema mokraćnom mjehuru. Ovaj položaj maternice zna izazvati probleme tek za vrijeme trajanja menstruacije – kada bolovi u leđima znaju biti dosta izraženi, a osim toga, i za vrijeme spolnih odnosa, pri mokrenju i slično.
Bol u menstruaciji nastaje zbog grčenja maternice, kao ishemije, djelovanjem prostaglandina. Ovaj tip dismenoreje uglavnom započinje u adolescentnom periodu, ali kasnije može doći i do nestanka istog.
Sekundarna dismenoreja
Sekundarna dismenoreja označava ginekološko oboljenje, odnosno – uzrok za sekundarnu dismenoreju mogu biti poremećaji zdjelice.
Neki od poremećaja jesu:
- Endometrioza
- Fibromi
- Adenomioza
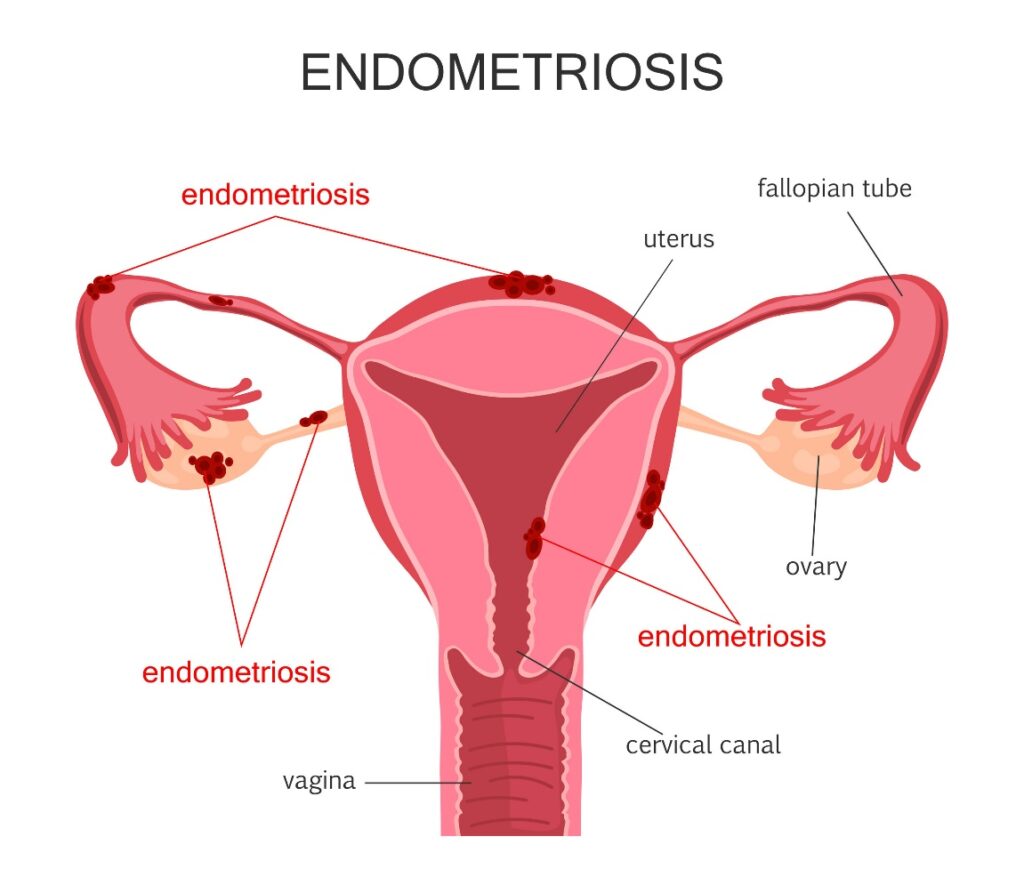
Endometrioza
Endometrioza je oboljenje koje karakteriše endometrij, sluznica maternice na vanjskoj strani maternice (fiziološki je normalno da se sluznica maternice nalazi na unutrašnjoj strani). Žene sa dijagnozom endometrioze imaju snažne bolove, grčeve, s obzirom na to da endometrij tokom ciklusa jednako reaguje na hormone, iako je spolja, na identičan način na koji bi reagovao da se nalazi na unutrašnjoj strani.
Ne postoje konkretni razlozi za nastanak endometrioze. Smatra se da ćelije sluznice maternice, na neki način, migriraju van maternice i nastavljaju proliferaciju. Neke žene se suočavaju sa problemima kao što su nepravilne menstruacije i neplodnost, a prevashodno im je dijagnosticirana endometrioza. Upravo je endometrioza jedan od vodećih uzroka bolnih menstruacija, a žene koje imaju ovaj problem, uglavnom dane menstrualnog krvarenja ne mogu izdržati bez jakih analgetika. Kod endometrioze, tkivo može zahvatiti i jajovode, crijeva, jajnike i druge organe.
Fibromi
Fibromi maternice su čvrste tkivne nakupine, odnosno tumori, benignog karaktera. Uglavnom ne postoji određena simptomatologija koja bi upućivala na fibrome, ali se svakako fibrom može povezati sa bolnim menstruacijama. Također, ukoliko je fibrom velik, može djelovati i na bešiku ili rektum, i to na način da vrši određenu presiju.
Adenomioza
Adenomioza je medicinski poremećaj gdje je endometrij izrastao unutar miometrija. Simptomatologija adenomioze obuhvata izražajno bolne menstruacije – dismenoreju, obilna menstrualna krvarenja, zdjelične bolove, bol pri spolnom odnosu i druge.
Amenoreja
Amenoreja označava izostanak menstruacije, a medicinski se razlikuju fiziološka i patološka amenoreja, pri čemu fiziološka amenoreja označava izostanak usljed određenih faktora – predpubertetski period, tokom trudnoće, kao i tokom menopauze; dok se patološka amenoreja odnosi na izostanak menstruacije pri faktorima koji nisu prirodni i normalni, i koji označavaju određeni poremećaj koji uvjetuje izostanak menstruacije.
Patološka amenoreja uglavnom se dalje dijeli na primarnu amenoreju i sekundarnu amenoreju.
Primarna amenoreja je odsustvo, ili izostanak, menstruacije do 16 godine, dok je sekundarna amenoreja izostanak menstruacija nakon normalne pojave menstruacije. Uglavnom se uzima period preko šest mjeseci odsustva menstruacije za postavljanje dijagnoze amenoreje.
U samom menstrualnom ciklusu, kao i regulaciji istog, učestvuju hipotalamus, jajnici i maternica. Hipotalamus stvara gonadotropinopuštajući hormon, a on dalje djeluje na hipofizu koja stvara gonadotropine (FSH, folikulostimulirajući hormon i LH, luteinizirajući hormon). Ova skupina hormona podstiče jajnike da proizvode estradiol, testosteron i progesteron. Uloga estrogena jeste stimulacija sluznice maternice, odnosno endometrija, nakon čega isti proliferira. Žuto tijelo, nakon ovulacije, produkuje progesteron, a promjene nastale usljed toga, dovode do pripreme za implantaciju jajne ćelije. Ukoliko ne dođe do oplodnje jajne ćelije, endometrij se ljušti, produkcija pomenutih hormona se smanjuje, a kao finalni rezultat nastaje menstrualno krvarenje.
Ukoliko dođe do određene greške u funkcionisanju pomenutog procesa, zna doći do poremećaja u ciklusu lučenja estrogena i samog ciklusa endometrija, te menstruacija posljedično izostaje, što se označava kao amenoreja. Žene koje imaju dijagnozu amenoreje, uglavnom nemaju ni ovulacije, tako da mogu imati problema sa plodnošću i zatrudnjivanjem.
Šta jos može biti uzrok amenoreje?
Neki od uzroka amenoreje mogu biti korištenje lijekova, prekomjerna fizička aktivnost, korištenje određenih suplemenata pri treniranju; Cushingov sindrom, različiti tumori. Svakako, neki od uzroka mogu biti i trudnoća, dojenje, PCOS – sindrom policističnih jajnika (kao jedan od vodećih uzroka), ali i korištenje kontracepcijskih pilula. Jedna od podjela amenoreje jeste i na anovulacijsku i ovulacijsku. Najčešći uzroci i razlozi anovulacijske amenoreje jesu endokrini poremećaji, poremećaji u funkciji hipofize i hipotalamusa i slično; dok su uzroci ovulacijske amenoreje hromosomske aberacije, anatomske anomalije genitalnog trakta.
Oligomenoreja je jedan od poremećaja u menstrualnom ciklusu, a odnosi se na rijetke menstruacije. Smatra se da se ženi može postaviti dijagnoza oligomenoreje kada je interval između menstruacija od 33 dana do šest mjeseci.
Poremećena funkcija, odnosno neki vid disfunkcije jajnika, može biti uzrok oligomenoreje. Stres, povećane razine testosterona, ali i tumorske mase na hipofizi, tireoidnoj i nadbubrežnoj žlijezdi, mogu biti rizični faktori za oligomenoreju. Oligomenoreja se, također, dijeli na primarnu i sekundarnu, kao i dismenoreja.
Ako je period između ciklusa duži od 35 dana, vjerovatno je riječ o primarnoj oligomenoreji. Inače, primarna oligomenoreja prati dijagnozu policističnih jajnika (PCOS), mada to nije pravilo. Sekundarna oligomenoreja se, pak, može javljati nakon sasvim urednih menstrualnih ciklusa, a smatra se da prethodi amenoreji. Pacijenticama sa dijagnozom oligomenoreje, uglavnom izostaje ovulacija, što predstavlja problem pri začeću. No, postoje određene metode kojima se oligomenoreja može tretirati, posebno ukoliko pacijentica razmišlja o začeću, a jedna od metoda jeste gestagenska zamjena.
Prva menstruacija
Prva menstruacija, ili menarha, javlja se u periodu između 12-14 godine. Međutim, kod djevojčica se menarha zna javiti i kasnije, što je, također, potpuno normalno, s obzirom na to da se svačije tijelo razvija na sebi svojstven način i vlastitim tempom.
Kod djevojčica, veza hipofiza-jajnici se već počinje formirati od osme godine. Hipofiza produkuje folikulostimulirajući hormon – FSH, kao i luteinizirajući hormon – LH. Potom, ovi hormoni direktno utječu na jajnike, koji, posljedično, prolaze kroz promjene koje na koncu vode ka menstrualnim ciklusima.
Na pojavu prve menstruacije, i vrijeme iste, mogu utjecati razni faktori, među kojima se posebno ističu pothranjenost ili prekomjerna težina. Djevojčice koje imaju prekomjernu tjelesnu težinu, iskustvo prve menstruacije uglavnom imaju u dobi od deset godina, dok je prvo krvarenje kod djevojčica atletske građe, a koje se aktivno bave sportom, odgođeno najčešće do 16.godine.
Za vrijeme puberteta, i razine estrogena počinju dramatično da se povećavaju, što prate i promjene spolnih organa. Dvije godine prije menstruacije, počinju da rastu grudi, a pojačava se i pubična i aksilarna pojava dlaka.
Ukoliko se menarha pojavi kod djevojčice mlađe od devet godina, preporučuje se konsultovanje sa ljekarom, jer se vjerovatno radi o prijevremenom ili ranom pubertetu, što može ukazivati na određene poremećaje.
Ciklus nakon prvog krvarenja zna biti dosta nepravilan, a u nekim slučajevima zna i izostajati. To je u potpunosti normalno, s obzirom na to da se tijelo navikava na ogromne promjene.
Ukoliko menstruacija traje predugo (preko 7 dana), a broj krvarenja na godišnjem nivou premašuje 16, riječ je o polimenoreji. Ovakve količine krvarenja mogu dovesti do anemije.
Period normalnog menstrualnog ciklusa je 21-35 dana, ali treba naglasiti da na trajanje menstrualnog ciklusa utječe jako puno čimbenika: životni stil, razina stresa, ishrana, zdravstveni problemi i slično.
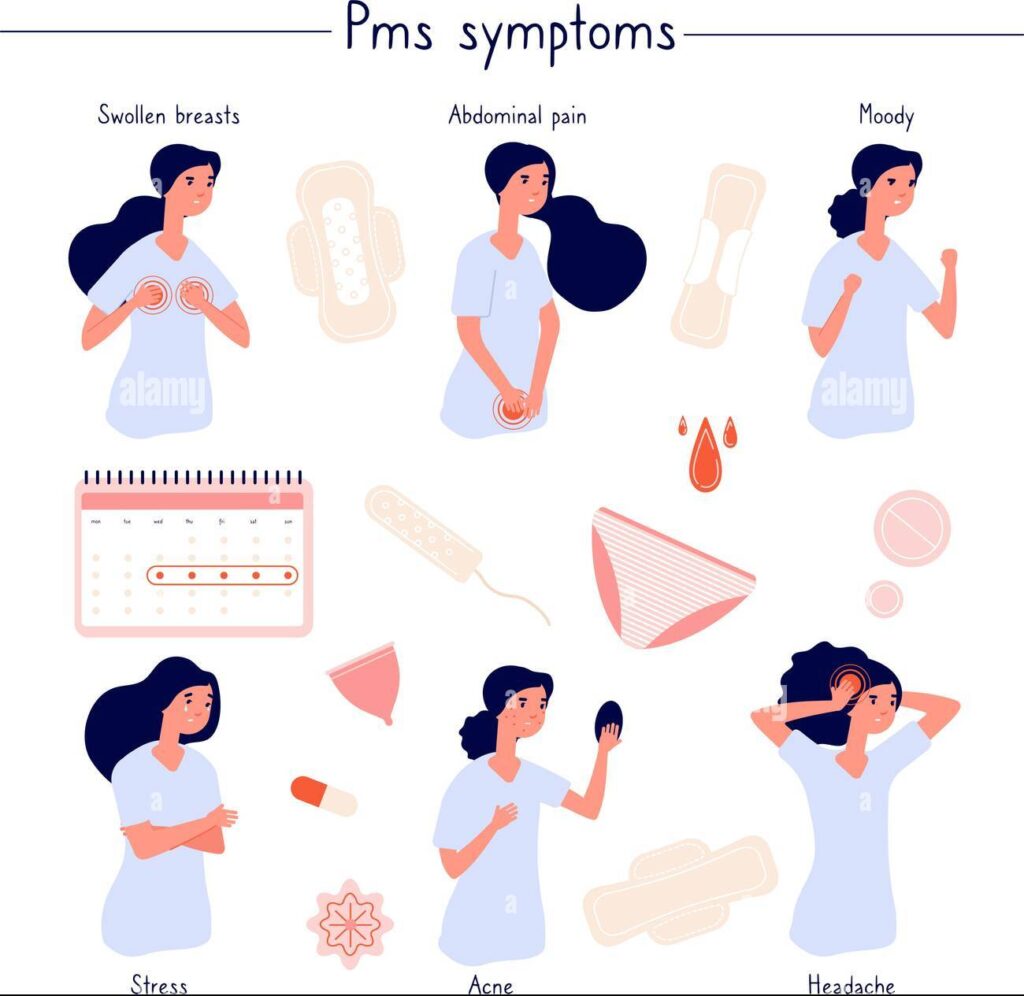
Predmenstrualni sindrom – PMS
Predmenstrualni sindrom, ili PMS, označavaju različite simptome i smetnje neposredno prije menstrualnog krvarenja.
Sami simptomi PMS-a razlikuju se po težini, vremenu javljanja, kao i vrsti, ali, nažalost, predstavljaju zajedničku crtu menstrualnog ciklusa vćeine žena. Smatra se da je uzrok PMS-u disbalans između estrogena i progesterona (koncentracija i nivoi ovih hormona variraju i osciliraju u različitim periodima samog ciklusa), ali i povećan nivo prolaktina. Simptomi PMS-a mogu prestati s početkom menstrualnog krvarenja, ali se kod nekih žena čak i pogoršaju. Opet, to primarno ovisi o zdravlju, navikama, kao i hormonalnom statusu svake žene.
Tipovi PMS-s
Razlikuju se različiti tipovi PMS-a:
- PMS tip A – karakteriše se pojavom anksioznosti, napada panike;
- PMS tip D – označava depresiju;
- PMS tip C – odnosi se na glad i promjene apetita;
- PMS tip H – pojavljuju se otoci usljed nakupljanja tečnosti.
Simptomi PMS-a
Neki od izraženijih simptoma PMS-a jesu:
- grčevi u donjem dijelu stomaka, nešto blaži od onih kakve osjećaju prilikom menstrualnog krvarenja;
- nagle promjene raspoloženja;
- problemi sa gastrointestinalnim traktom;
- pojava bubuljica.
Također, koncentracija i fokus u PMS-u mogu drastično da se smanje, a često ih prate i poremećen san i dnevna rutina.
Grčevi u donjem dijelu stomaka se uglavnom vežu za sekundarnu dismenoreju, a posebno za endometriozu ili adenomiozu, mada se sam intenzitet boli razlikuje od onoga koji se javlja u PMS-u.
U PMS-u se, zbog osciliranja nivoa hormona, znaju javiti hormonalne bubuljice (često locirane na području viličnih kostiju). Također, znaju se pojačati psorijatični plakovi.
Nažalost, u toku Predmenstrualnog sindroma, znaju se javiti snažne migrene, kod žena koje i inače imaju problema sa istima. Stoga, preporučuje se izbjegavanje stresnih situacija, kao i konzumacija alkohola i cigareta, jer ovi faktori pospješuju duže trajanje migrene, kao i jači intenzitet bolova. U ovom periodu se znaju pojačati i anksioznost, depresija, a zna doći i do pojačanih napada panike.
Određene naučne studije dokazale su da suplementi željeza, cinka, ali i magnezija i kalcija pomažu smanjenju simptoma Predmenstrualnog sindroma.
Kalcij pomaže smanjenju osjećaja malaksalosti, dok magnezij može biti efikasan u smanjenju ili prevenciji migrena u toku PMS-a.
Disforični predmenstrualni sindrom
Disforični predmenstrualni sindrom je teška forma predmenstrualnog sindroma i simptomi ovakvog tipa PMS-a sprječavaju normalne rutine žena, kao i obavljanje normalnih, svakodnevnih obaveza. Traju dvije sedmice mjesečno, odnosno – započinju već nakon ovulacije, što znači da žene s ovim poremećajem simptome PMS-a imaju veći dio menstrualnog ciklusa. Ovaj oblik PMS-a iziskuje korištenje različitih lijekova, najčešće kombinacije antidepresiva i analgetika.
Fitoterapija
Fitoterapija, dnosno terapija svjetlošću, jedna je od zanimljivih i novih pristupa liječenju PMS-u, a primjenjuje se da bi se podigle razine serotonina. Međutim, serotonin je sintetiziran iz triptofana, djelovanjem triptofan hidroksilaze 2, a koju aktivira vitamin D, preporučuje se i suplementacija vitaminom D, jer bez njega – serotonin se ne može sintetisati. Upravo se u ovome krije i činjenica da ljudi sa manjkom vitamin D zaista mogu patiti od depresije i anksioznih poremećaja.
Ljekovito bilje za liječenje dismenoreje
S obzirom na jake bolove koje žene proživljavaju ukoliko imaju dijagnozu dismenoreje, nije zgorega probati različite pripravke u cilju smanjenja bolova i grčeva.
Malina, metvica i matičnjak u kombinaciji znaju utjecati na smanjenje bolova u dismenoreji, a osim toga, preporučuje se i đumbir.
Kunicu, odnosno hajdučku travu, preporučljivo je piti i prije menstruacije, u toku PMS-a, a potom nastaviti u danima krvarenja, jer značajno smanjuje intenzitet grčeva.
Preporučuje se i masaža, i to s posebnim pripravkom ulja badema, lavande, limunskog eukaliptusa i bibera. Protiv bolova možete probati i tinkturu maslačka, matičnjaka, i verbene, koja ima snažno umirujuće dejstvo.
Šta još možete učiniti?
Dakle, u toku predmenstrualnog sindroma, ali i dismenoreje, neke od olakšica koje i sami možete sprovesti jesu sljedeće:
- Suplementacija – vitaminom D, E, kalcijem, cinkom, omega 3 i 6 masnim kiselinama;
- Tjelovježba – povećanjem cirkulacije smanjuju se grčevi i maternica se opušta;
- Probajte primjenu pripravaka različitih ulja i čajeva;
- Izbjegavajte začinjenu hranu, proste ugljikohidrate, ali i prekomjernu konzumaciju kofeinskih napitaka;
- Koristite probiotike, jer laktobacili, naučno dokazano, u cjelosti djeluju na urogenitalni trakt žene;
- IZBJEGAVAJTE STRES!
Studije su dokazale da Lactobacillus gasseri pomaže smanjenju grčeva i bolova u toku menstrualnog krvarenja, dismenoreje i endometrioze. Stoga, preporučuje se konzumiranje preparata s ovim laktobacilom.
Ako nijedna navedena metoda ne smanjuje bolove pri dismenoreji, preporučuju se metode poput hormonske kontracepcije, spirale sa levonorgestorolom i slično.
Za instantno smanjenje bolova preporučuju se nesteroidni antiinflamatorni lijekovi kao što su ibuprofen, aspirin i naproksen.
Prim.dr Taib Delić, spec.ginekologije i akušerstva